1 Wikipedia. Phronesis – Klugheit. Consulté le 14.05.2019 à l’adresse: https://de.wikipedia.org/wiki/Klugheit.
2 Morgott M, Heinmüller S, Hueber S, Schedlbauer A, Kühlein T. Do guidelines help us to deviate from their recommendations when appropriate for the individual patient? A systematic survey of clinical practice guidelines. Accepted for Publication at J Eval Clin Pract 2019.
3 Kuehlein T, Sghedoni D, Visentin G, Gérvas J, Jamoulle M. La prévention quartenaire, une tâche du médecin généraliste. PrimaryCare. 2010;10(18):350–4.
4 Kühlein T, Carvalho A, Viegas Dias C, Rodrigues D, Pinto D. Wie versorge ich meine Patienten mit …? Selbstevaluation als eine Frage der Professionalität. Z Allg Med. 2017;93(10):396–401.
5 Berg M, Mol A. Differences in medicine: an introduction. In Berg M, Mol A (eds.), Differences in medicine – unraveling practices, techniques and bodies. Duke University Press, Durham. 1998.
6 Gabbay J, le May A. Evidence based guidelines or collectively constructed «mindlines?» Ethnographic study of knowledge management in primary care. BMJ. 2004;329;1013–8.
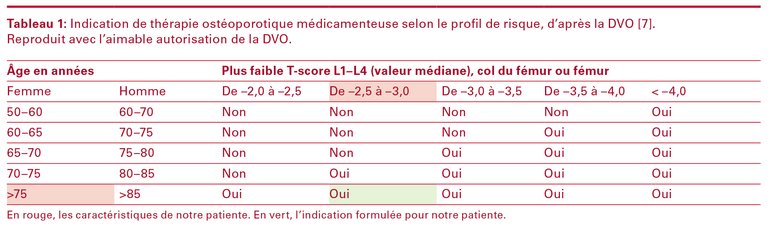
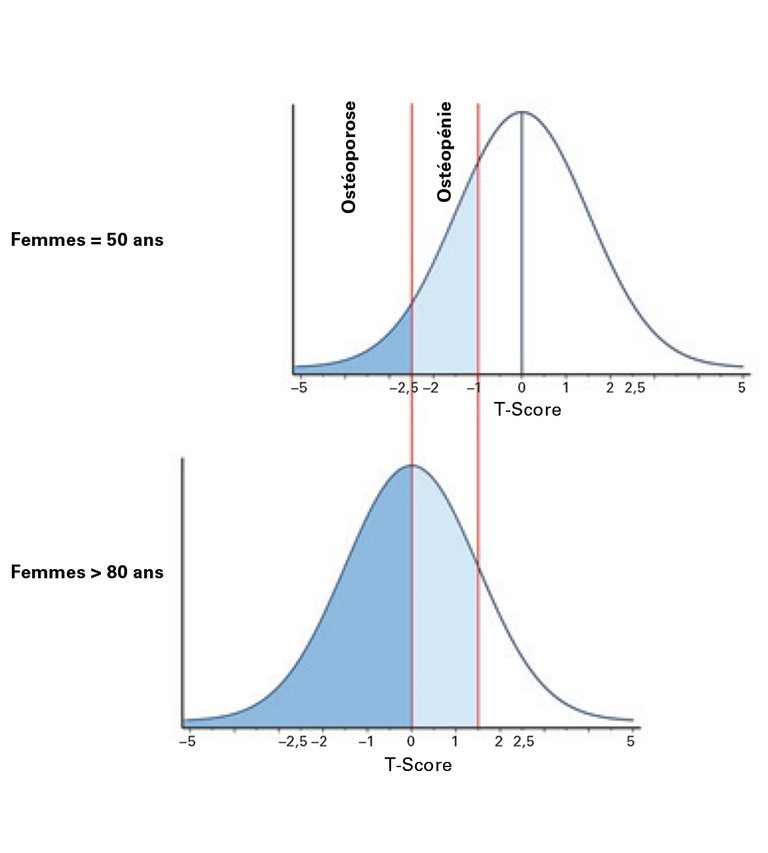
7 Dachverband der Deutschsprachigen Wissenschaftlichen Osteologischen Fachgesellschaften e.V. (DVO). Prophylaxe, Diagnostik und Therapie der Osteoporose bei postmenopausalen Frauen und bei Männern. Langfassung, AWMF Register Nr. 183/001. Consulté le 6.4.2019 à l’adresse:
https://www.awmf.org/uploads/tx_szleitlinien/183-001l_S3_Osteoporose-Prophylaxe-Diagnostik-Therapie_2019-02.pdf.
8 Fleck L. Genèse et développement d’un fait scientifique, Les Belles Lettres, Paris, 2005, première publication en allemand en 1934.
9 Allonso-Coello P. Garcia-Franco AL, Guyatt G, Moyinihan R. Drugs for pre-osteoporosis: prevention or disease mongering? BMJ. 2008;336:126–9.
10 Kanis JA. Diagnosis of osteoporosis and assessment of fracture risk. Lancet. 2002;359:1929–36.
11 Ettinger B, Black DM, Nevitt MC, Rundle AC, Cauley JA, Cummings SR. Genant HK and the Study of Osteoporotic Fractures Research Group. Contribution of vertebral deformities to chronic back pain and disability. J Bone Min Res. 1992;7(4):449–56.
12 Waterloo S, Ahmed LA, Center JR, Eisman JA, Morseth B, Nguyen ND, et al. Prevalence of vertebral fractures in women and men in the population-based Tromsø Study. BMC Musculoskeletal Disorders. 2012;13:3.
13 Black DM, Cummings SR, Karpf DB, Cauley JA, Thompson DE, Nevitt MC, et al., for the Fracture Intervention Trial Research Group. Randomised trial of effect of alendronate on risk of fracture in women with existing vertebral fractures. Lancet. 1996;348:1535–41.
14 Tsuda T. Epidemiology of fragility fractures and fall prevention in the elderly: a systematic review of the literature. Current Orthopaedic Practice. 2017;28(6):580–5.
15 Cummings SR, San Martin J, McClung MR, Siris ES, Eastell R, Reid IR, et al., for the FREEDOM Trial. Denosumab for Prevention of Fractures in Postmenopausal Women with Osteoporosis. N Engl J Med. 2009;361:756–65.
16 Clegg A, Young J, Iliffe S, Rikkert MO, Rockwood K. Frailty in elderly people. Lancet. 2013;381:752–62.
17 Ambrose AF, Cruz L, Paul G. Falls and Fractures: A systematic approach to screening and Prevention. Maturitas. 2015;82:85–93.
18 Ensrud KE, Ewing SK, Taylor BC, Fink HA, Cawthon PM, Stone KL, et al. Cummings SR, for the Study of Osteoporotic Fractures Research Group. Comparison of 2 Frailty Indexes for Prediction of Falls, Disability, Fractures, and Death in Older Women. Arch Intern Med. 2008;168(4):382–9.
19 Parker M, Johanssen A. Hip fracture – clinical review. BMJ. 2006;333:27–30.
20 De Jong MR , Van der Elst M, Hartholt KA. Drug-related falls in older patients: implicated drugs, consequences, and possible prevention strategies. Ther Adv Drug Saf. 2013;4(4):147–54.
21 Tseng VL, Yu F, Lum F, Coleman AL. Risk of Fractures Following Cataract Surgery in Medicare Beneficiaries. JAMA. 2012;308(5):493–501.
22 Wylie G, Torrens C, Campbell P, Frost H, Gordon AL, Menz HB, et al. Podiatry interventions to prevent falls in older people: a systematic review and meta-analysis. Age and Ageing. 2019;0: 1–10,
doi: 10.1093/ageing/afy189
23 De Souto Barreto P, Rolland Y, Vellas B, Maltais M. Association of Long-term Exercise Training With Risk of Falls, Fractures, Hospitalizations, and Mortality in Older Adults. A Systematic Review and Meta-analysis. JAMA Intern Med. 2018,
doi:10.1001/jamainternmed.2018.5406.
24 Cameron ID, Dyer SM, Panagoda CE, Murray GR, Hill KD, Cumming RG, Kerse N. Interventions for preventing falls in older people in care facilities and hospitals. Cochrane Database of Systematic Reviews. 2018, Issue 9. Art. No.: CD005465.
25 Institut für Qualität und Wirtschaftlichkeit im Gesundheistwesen (IQWiG). IQWiG-Berichte – Nr. 609. Leitliniensynopse für ein DMP Osteoporose. Rapid Report. Ordre V17-02; version: 1.0; état au 10.04.2018.
26 Leitlinienwatch. Beurteilung der Leilinie: Prophylaxe, Diagnostik und Therapie der Osteoporose bei postmenopausalen Frauen und bei Männern des Dachverbands der Deutschsprachigen Wissenschaftlichen Osteologischen Fachgesellschaften e.V. (DVO) siehe Quelle 7. Consulté le 17.08.2019 à l’adresse:
https://www.leitlinienwatch.de/prophylaxe-diagnostik-und-therapie-der-osteoporose/.
27 University of Cambridge. Winton Program for the Public Understanding of Risk. Understanding Uncertainty/ «The force of mortality». Consulté le 13.05.2019 à l’adresse:
https://understandinguncertainty.org/lifespans.
28 Icks A, Haastert B, Wildner M, Becker C, Meyer G. Trend of hip fracture incidence in Germany 1995–2004: a population-based study. Osteoporos Int. (2008);19:1139–45.
29 Peabody FW. The Care of the Patient. JAMA. 1927;88:877–82.